脊椎・脊髄外科
脊椎・脊髄外科
脊椎・脊髄(神経)の病気は、手足のしびれや痛み、動かしにくさ、筋力低下、歩行障害、排尿障害などさまざまな症状を引き起こし、日常生活に支障をきたします。初期であれば、薬の内服と姿勢などの生活習慣の見直しだけでよくなることがほとんどです。しかし、症状が進行すると、手術が必要になります。「手術してもよくなる可能性は低いのでは」と思われがちですが、たいていの場合早期に治療を行うことができれば、短い入院期間で症状の改善が得られます。脊椎脊髄センターでは、患者さんの健康を取り戻し、自立した日常生活の実現を支援することを使命としています。
脊椎・脊髄(神経)の診療で最も重要なことは、「適切な診断」です。なぜ痛いのか?なぜ歩けないのか?その原因をきちんと突き止めることが重要であり、私たちが大切にしていることです。当センターでは、日本脊椎脊髄外科学会専門医、脳神経外科専門医が患者さんの診療にあたります。せぼねのことだけでなく頭の中も同時に診療できますのでお気軽にご相談ください。
「当院で手術できるのですか?」患者さんからよく質問をいただきます。もちろん手術できます。手術室はリニューアルされ最新の医療技術を取り入れ、安全かつ効果的な手術を実施するために、最新の手術用顕微鏡、Cアーム透視装置、神経モニタリング装置などを完備しています。また脊椎脊髄診療において、MRI検査は神経圧迫の状態や新しい脊椎圧迫骨折を診断するのに重要な検査です。当院では、患者さんの状態に応じてMRI、CT、レントゲン、骨塩定量検査など迅速に行えるようにしています。
当院では、急性期病棟とは別に回復期リハビリテーション病棟があります。当院で手術を施行された患者さんは、手術からリハビリまでの一連の治療を当院で一貫して行えます。そのため患者さんは、手術後にリハビリ目的に転院する必要もなく患者さんやご家族の負担も減り、手術から退院までのプロセスをスムーズに進めることができます。
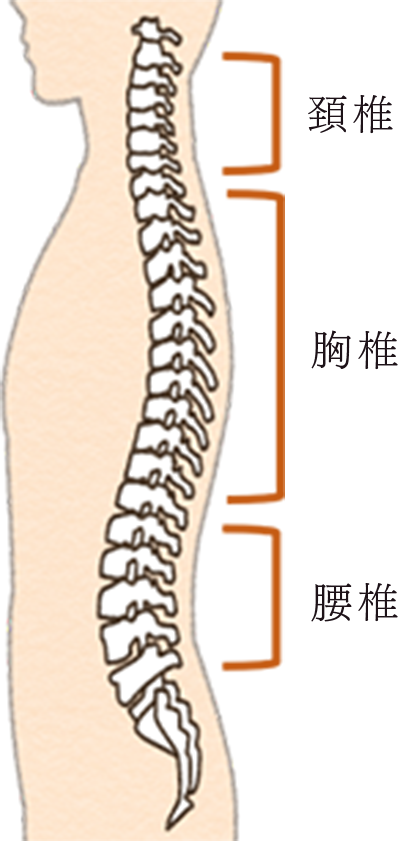
首の骨(専門用語で頚椎といいます)は、全部で7個あります。椎間板(ついかんばん)といわれる軟骨結合や椎間関節(ついかんかんせつ)、いくつかの靱帯でお互い連結しています。
手足の動きや指先の感覚の情報は、脊髄神経(せきずいしんけい)を通って脳と末梢神経(まっしょうしんけい)を行き来します。その脊髄神経の通り道(脊柱管(せきちゅうかん)といいます)が狭くなることで、脊髄神経が圧迫されてさまざまな症状が出現します。この病態が「頚椎症」です。
年齢とともに頚椎や椎間板、靱帯は変形してきます。最近ではパソコン作業やスマートフォンなどによる首に悪い姿勢が変形に影響しているとも言われています。頚椎が変形すると骨から突起が生じて(骨棘(こつきょく)といいます)、神経を強く圧迫します。また靱帯は徐々に肥厚してきて、神経を圧迫していきます。こういった変化に加えて、私たち日本人の場合は、欧米人と比べて脊柱管の幅がもともと狭いのも、脊髄神経の圧迫が起きやすい理由となっているのです。
これらの症状は、頚椎の変性によって神経が圧迫されることによって引き起こされます。また転倒や怪我による頭部打撲や尻餅をついた後、頚髄損傷になり急に手のしびれ、動きづらさ、歩行困難がでる場合もあります。
画像検査(X線、MRI、CTなど)を行うことで診断します。特にMRI検査は重要で椎間板の状態や神経圧迫の程度を評価することができます。
治療は、症状の重さや患者様の状態によって異なります。手の軽いしびれ、痛みの場合、まずは保存的加療(薬やリハビリ)を行います。
手足の症状が進行してきて日常生活に支障をきたすようになった場合は、手術を行うことをおすすめします。特に足の症状により転倒しやすくなると、軽微な外傷で四肢麻痺(脊髄損傷(せきずいそんしょう))を起こす可能性があります。その結果、最悪の場合、車いすや寝たきりになってしまうこともあるのです。
また指がスムーズに動かない手指巧緻運動障害がみられるようになった場合も、脊髄神経のダメージを考慮して早めに手術治療を行うのが良いとされています。
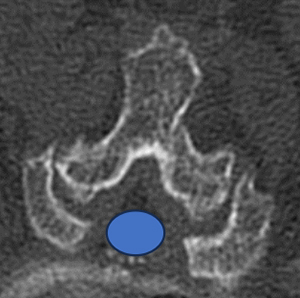
手術は、首の神経の通り道を広げる手術(頚椎椎弓形成術)を行います。
頚椎症は早期に適切な治療を行うことで、症状の改善や進行の予防が可能です。痛みやしびれが続く場合や日常生活に支障をきたす場合には、早めに医師の診察を受けることをおすすめします。
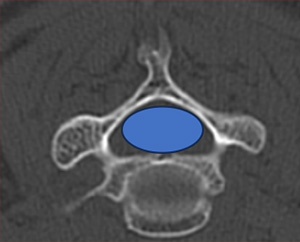
手術治療:神経の通り道(青丸)を広げることで神経の圧迫を取り除く
手足の動きや指先の感覚の情報は、脊髄神経(せきずいしんけい)を通って脳と末梢神経(まっしょうしんけい)を行き来します。その脊髄神経の通り道(脊柱管)が加齢に伴い狭くなることで、脊髄神経が圧迫されてきます。脊髄神経が圧迫されている方が、転倒などにより外傷が伴うと急に神経が障害され症状が出現します。この病態が「頚髄損傷」です。
転倒や階段からの転落など外傷を機に発症します。軽微な外傷でも起こりえます。
頭部打撲や尻餅など首をぶつけてなくても起こるので注意が必要です。
これらの症状は、転倒や怪我による頭部打撲や尻餅をついた後、頚髄損傷になり急に症状が出現します。
しばしば脳卒中と間違えられ、脳の検査で異常なく経過をみられている場合があります。
画像検査(X線、MRI、CTなど)を行うことで診断します。特にMRI検査は重要で椎間板の状態や神経圧迫の程度を評価することができます。
手足の筋力低下や歩行障害が出現している場合は、早期に手術加療を行います。
手術は、首の神経の通り道を広げる手術(頚椎椎弓形成術)を行います。
外傷後に手足の動きづらさや歩行障害がある場合には、早めに医師の診察を受けることをおすすめします。
脊柱管は、背骨、椎間板、関節、黄色靱帯などで囲まれた脊髄の神経が通るトンネルです。 年齢とともに、神経の通る脊柱管が狭くなることがあり、これを脊柱管狭窄症と呼びます。狭くなった脊柱管によって、神経への圧迫が生じ、足の痛みやしびれなどの症状が引き起こされます。
加齢、労働、あるいは悪い姿勢を続けることで脊椎や椎間板、椎間関節が変形してきます。変形により骨から突起が生じて(骨棘(こつきょく)といいます)、神経を強く圧迫することがあります。また靱帯は徐々に神経の方向へ肥厚してきて、神経を圧迫していきます。
症状の原因となるのは、神経の圧迫だけが原因ではなく、それに加えて神経に栄養を与えている血管も圧迫されて血液の流れが悪くなり、神経への栄養の供給が減るからです。
椎間板ヘルニアに比べると、発症年齢はやや高くなり中高年に多いとされています。
主な症状は、間欠性跛行です。間欠性跛行は、歩行中に足に痛みやしびれが現れ、症状が悪化します。休むと症状は緩和し、再び歩行できるようになります。このようなパターンが反復するため、「間欠性」という名前が付けられています。また症状が進行すると足の筋力低下(麻痺症状)や排尿障害が出現します。特に足首の動きが制限され、スリッパなどかかとのない靴を履くと脱げてしまうことがあります。
問診と神経診察の結果から予測した診断を裏付けるために、レントゲン検査、CT・MRI検査、骨密度測定、脊髄造影検査(ミエログラフィー)を行います。これらの検査はいっぺんに行うわけではありません。一つ一つの検査結果を吟味しつつ、さらに必要であれば順次追加して行います。
また脳梗塞や脳腫瘍などの頭蓋内疾患も疑われる場合は、頭部MRI/MRA検査も追加して行います。下肢の血管病変を疑う場合にはABIや下肢MRAなどの検査を追加します。
治療は、症状の重症度や原因によって異なります。最初に保存加療(内服(ビタミン剤、神経の血行をよくする薬)、ブロック注射、リハビリテーション)を行います。
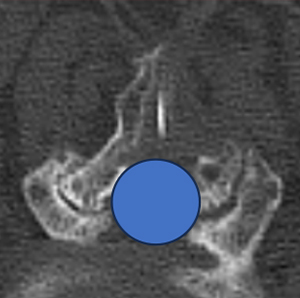
症状が重度で、数分しか歩行できない、足の麻痺がある、排尿障害がある場合は、手術を行うことをお勧めします。手術は、神経の圧迫をとるために、骨や黄色靱帯の一部を取り除き、脊柱管を広げる手術として行われます。
腰部脊柱管狭窄症の早期診断と治療は、患者様の生活の質を改善するのに役立つため、症状がある場合は専門の医療機関を受診することが重要です。
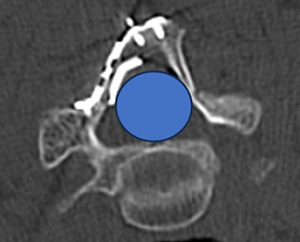
手術治療:脊柱管(青丸)を広げることで神経の圧迫を取り除く
腰椎において、骨折や椎間板の変性によって骨が前方または後方にすべり動く疾患です。腰椎すべり症には主に以下の2つのタイプがあります。
腰椎の一部が骨折し、その結果、骨が前方に滑り出る状態です。通常、このタイプは若い年齢で発生し、特にスポーツなどの活動による腰部の負担が原因となることがあります。
加齢に伴い腰椎の椎間板が変性し、骨が前方にすべり出る状態です。このタイプは加齢とともに進行し、腰部の椎間板の変性が原因とされています。
症状は、初期段階では腰痛や腰部不快感があり、症状が進行すると足の痛み、しびれなどの神経症状が出ることがあります。
問診と神経診察の結果から予測した診断を裏付けるために、レントゲン検査、CT・MRI検査、骨密度測定、脊髄造影検査(ミエログラフィー)を行います。これらの検査はいっぺんに行うわけではありません。一つ一つの検査結果を吟味しつつ、さらに必要であれば順次追加して行います。これにより、骨の不安定性や神経圧迫の状態を評価します。
症状が軽度であれば、腰椎ベルトの着用や鎮痛薬などの内服などの保存的な治療で改善できる場合もあります。症状が進行し腰痛や神経症状が重度である場合、骨の安定化と神経圧迫を解除するために固定術などの手術が必要になることがあります。
椎間板ヘルニアとは、腰の骨と骨の間に存在する椎間板の中の一部が飛び出して神経に当たり、足の痛み、しびれなどの症状が出る病気です。
問診と神経診察の結果から予測した診断を裏付けるために、レントゲン検査、CT・MRI検査などを必要に応じて行います。最終的にMRIで椎間板ヘルニアを確認して診断します。
レントゲンだけでは椎間板ヘルニアの有無はわかりません。
まず鎮痛薬、ブロック治療などの保存加療を行います。多くの場合、症状は1~2か月で軽快していきます。
痛みで日常生活が困難な場合、足の麻痺や排尿障害がある場合は手術が必要になることがあります。手術は、椎間板ヘルニアを取り除き、神経への圧迫を解除するために行われます。
腰椎椎間板ヘルニアは、早期の診断と適切な治療によって、患者様の症状を改善できる疾患です。症状がある場合は、脊椎専門の医療機関で評価を受けることが重要です。
体の骨の密度が下がり、骨質も低下することにより骨折を起こしやすくなった状態です。骨粗鬆症は、骨折のリスクを高め、骨折が転倒や軽度の外傷によって起こりやすくなることが特徴です。特に、腰椎や大腿骨の骨折は、日常生活に大きな制限をもたらす可能性があります。
骨密度(こつみつど)は年齢とともに低下していきます。平均して50歳前後から低下していきますが、以下の原因でさらにひどくなることがあります。
これらのうちで、食生活や運動不足、喫煙や飲酒など自分で改善できるものは今からでも取り組んで、骨粗鬆症の予防に努めましょう。
骨量を示す指標に骨密度があります。骨粗鬆症の診断には、骨密度(DEXA法)を測定します。この検査では、20~40歳代の若い人の骨密度の平均値をYAM値(ヤム値、Young adult meanの略)と言い、YAM値を100%としたときに自分の骨密度が何%かを示した値がわかります。最終的に骨密度と骨折の有無を評価し下記にあてはまる場合を骨粗鬆症と診断します。
骨粗鬆症の予防や治療には、いくつかの方法があります。
現在さまざまな薬や注射があります。骨密度検査を通じて骨の状態を評価し、医師と相談し必要に応じて適切な治療を行います。
骨粗鬆症は、早期に対処することが重要であり、予防や治療の選択肢については、医師と相談することがおすすめです。適切なケアを受けることで、骨粗鬆症の進行を遅らせ、骨折のリスクを減らすことができます。50歳を超えたら骨密度測定をお勧めします。
胸椎や腰椎(背骨の下部)の骨が圧迫されて折れてしまう病気です。
主に高齢者や骨が弱くなっている骨粗鬆症の人によく見られます。
外傷、日常生活での転倒や、スポーツ中の怪我、交通事故などが原因となることがあります。また、骨粗鬆症の人の場合、軽微な外力(立ち上がった時、重い物を持った時)でも骨折することがあります。
急に腰痛や背中の痛みを認めます。この痛みは慢性的なものではなく、体を動かした時(寝返りをうった時、寝ている状態から起き上がった時)に痛みがでるのが特徴的です。
また骨折部位が神経を圧迫する場合、下肢の痛みやしびれ、筋力低下などの症状も現れることがあります。
身体所見、レントゲン、MRI、CT検査を施行します。
特に新しい骨折は、レントゲンではわからないことが多く、MRI検査で診断します。
受傷早期にレントゲン検査のみでは、骨折が見逃されることがあります。
まず安静やコルセット着用して痛みの管理が行われます。
痛みが強い場合は、入院して治療を行う場合もあります。
数週間経っても改善が見られない場合は、痛みを取り除くために手術を選択する場合があります。
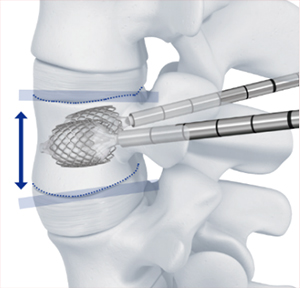
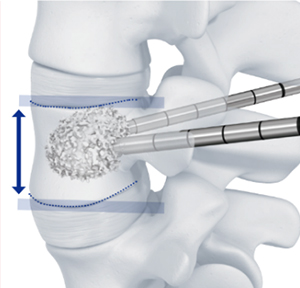
手術は、骨折した骨にセメントを挿入する手術(経皮的椎体形成術 図1)を行います。症例に応じてVBS(ステントシステムを用いた椎体形成)も施行しています(図2)。手術時間は、30-45分程度です。長期間寝たきり状態になると足の筋力低下や心肺機能の低下を認めます。その結果、骨折に伴う痛みが改善しても、歩行できない状態になりかねません。早期に日常生活に復帰するために手術治療も良い治療方法と考えます。
図1 経皮的椎体形成術:骨折にした骨の中にセメントをいれます
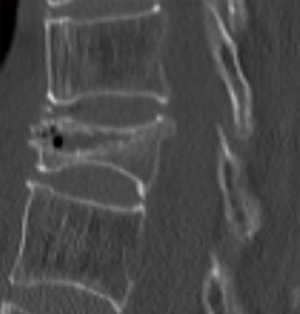
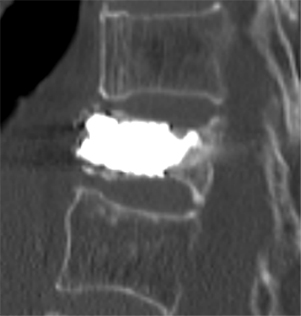
図2 VBS(ステントシステムを用いた椎体形成)
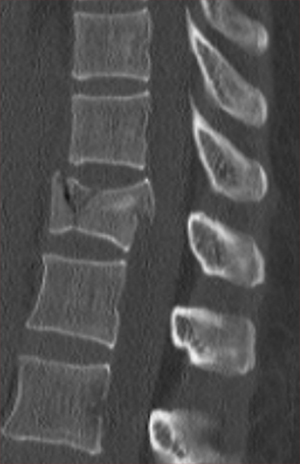
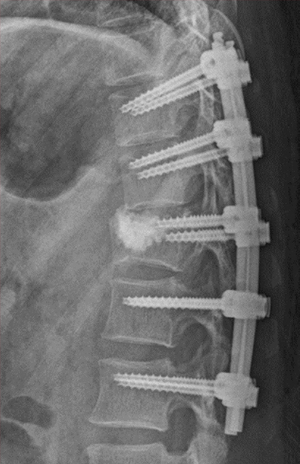
骨折部位が神経を圧迫する場合は、下肢の痛み、しびれ、麻痺症状がでる場合があります。この場合は、椎体形成術に加えて、固定術(脊椎を安定化させる 図3)手術が必要になります。
図3 腰椎破裂骨折に対する手術:背骨を安定させるため固定術を行います
圧迫骨折に伴う腰痛がなかなか改善しない患者様は当院へ一度ご相談ください。
脊髄神経の中に発生する脊髄髄内腫瘍、脊髄神経を圧迫する硬膜内髄外腫瘍があります。腫瘍の性質および受診されたときの症状などから手術からリハビリまでの計画を立てていきます。病理学的に診断をつけるために早期手術が必要であり、悪性の場合は千葉大学病院などで治療を継続していきます。
徐々に進行する下肢麻痺やしびれ、排尿障害などの症状があり、一度症状が出るとなかなか改善の難しい病態です。脊髄硬膜動静脈瘻が多く、様々な画像診断を行い、正確にどの血管が原因となっているかを判断します。千葉大学血管内治療グループによる血管内治療と脊椎脊髄外科による直達外科治療の両方からアプローチしていきます。
後天的な原因で脳が下垂してしまう状態をキアリ奇形といいます。咳やくしゃみをすると頭に響く頭痛が症状としてあり、下垂による大後頭孔の脳脊髄液の循環が悪化することで、脊髄の中に髄液貯留が起きてしまうのが脊髄空洞症です。キアリ奇形の25%程度に脊髄空洞症の合併があるとされており、進行すると手足の麻痺やしびれが生じます。千葉大学にてこれまでに200件近くの治療を行っております。
「手のしびれ」で当院に来院される方は、意外に少なくありません。脳神経外科や脊椎脊髄外科に毎日5,6人程度は心配されて受診して来られます。
手のしびれと言っても、指先だけがしびれて細かい作業がしにくくなってきた人もいれば、肩や腕がしびれて、時に痛みも感じる人や、首から手先まで全体的にしびれて、手が上がりにくくなっている人と様々な方がいらっしゃいます。
また片手だけがしびれている人もいれば、時間差で両手のしびれを自覚するようになった人もいます。あるいは、朝起きたときに手のしびれやこわばりがあり、時間が経つにつれて治まってしまう人、仕事中などに手のしびれや痛みが強くなって休憩をとらないといけない人とさまざまな症状の方が受診されてきます。
手のしびれが起こる主な原因はいろいろあり、脳や脊髄神経の病気によるもの、末梢神経の圧迫によるもの、内科疾患によるもの、血液の流れが悪くなって生じるものなどが挙げられます。
今回は、手のしびれの原因として考えられる主な病気についてご紹介します。急に強くしびれてきた場合やここ数日間手のしびれが続いている場合は、迷わずに受診して、検査を受けて原因を確認しましょう。
脳の血管が詰まったり、逆に出血したりしてしまうと、脳細胞に栄養となる血液が行きわたらなくなり、脳がダメージを受けます。その結果、ダメージを受けた脳の場所によっていろいろな障害を引き起こします。
脳梗塞や脳出血を起こした場所が体の感覚を支配する領域だった場合には、顔や手、足のしびれが症状として出現します。ダメージの範囲がわずかであれば、手のしびれに限局することもありますが、たいていは手全体と足全体というように体の半分(半身)に症状が出てくることがほとんどです。また手足の動きが悪くなる麻痺(運動麻痺)をともなうことも少なくありません。
体の広い範囲でのしびれや運動麻痺を自覚した場合はもちろん、さらに言葉がうまく出ない、めまい、ボーっとしているなどの意識障害、頭痛や吐き気をともなっている場合には脳の病気である可能性が非常に高いので、当科をはじめ、すぐに脳神経外科のある病院を受診してください。
またこういった症状が数分から1時間程度で治ったとしても、一過性脳虚血発作(TIA)と呼ばれる、治療しないと脳梗塞に移行しやすい病気になっている可能性もあるので、受診して検査を受けられることをおすすめします。
脳とつながっている脊髄神経は、背骨およびその周囲の組織によって守られています。背骨や椎間板、靭帯といった組織は、加齢とともに変形(変性)し、ときに脊髄神経を圧迫してしまうことがあります。
脊髄神経は枝分かれして、手足の感覚をつかさどる神経(感覚神経)、手足を動かす神経(運動神経)、また排尿や排便の機能をもつ神経となるため、おおもとの脊髄神経の圧迫により日常生活が不自由になってしまうような症状を呈することがあります。首の背骨(頚椎)で脊髄神経が圧迫されると、かなりの確率で手のしびれが起こります。
手のしびれの出かたとしては、腕や指先のそれぞれの箇所により支配している神経が異なる(デルマトームといいます)ので、肩、腕から手においていつも同じ範囲がしびれるようになります。また指先も手全体というよりは、親指側とか小指側とかしびれる範囲がだいたい決まっています。
手のしびれ以外にも、「手がこわばってうまく使えない」、「箸が持ちにくい」、「ボタンをかけにくい」、「財布から小銭を出すのに苦労する」などの症状(巧緻運動障害)がある場合や、首や肩、腕の痛みをともなうこともあります。
脊髄神経が強く圧迫された状態で、転倒したり追突事故にあったりすると頚髄損傷となって、手足が動かなくなってしまったり排尿が出にくくなったりして日常生活においてかなり不便なことになります。そうなる以前に、受診して検査を受けられ、状態によっては治療を受けることも大切です。
脊髄神経から枝分かれした神経は末梢神経となり、手足の先までのびています。その末梢神経が周囲の組織により途中で圧迫を受けると、手のしびれが起きることがあります。
手根管症候群は、手首で神経(正中神経)が圧迫されることにより親指から人差し指、中指、そして薬指の半分がしびれる病気です。手首を使う仕事している方、透析をされている方、妊娠中や更年期の方に多く見られる傾向があります。重症化すると、物をつまむことが難しくなる、指先をまっすぐ伸ばせなくなるなどの症状が出現します。
時に、頚椎症(前項目を参照してください)などの首の背骨の病気を併発していることがあり、首の手術をしても症状がなかなか改善しない場合には、手根管症候群を疑うことになります。
胸郭出口症候群は、首と胸の間にある太い血管や神経が通るトンネル(胸郭出口)で、腕にいく神経が圧迫されることで起こります。なで肩で肩の下がっている方や重い物を運ぶ方に起こりやすく、しびれの症状は首や肩から始まることがあります。血管の圧迫をともなっている場合には、指先への循環障害で爪の色が悪くなることがあります。
肘部管症候群とは、腕の小指側の神経(尺骨神経)が肘の隙間(肘部管)で圧迫されることで起こり、主に薬指と小指にしびれが現れます。重症になると手の小指側の感覚が鈍くなる、指がまっすぐ伸ばせなくなるなどの症状が出てきます。
糖尿病・甲状腺機能低下症などの内科疾患では、神経障害の症状として手足首から末梢にしびれが現れることがあります。脳や脊髄の画像検査と同時に、血液検査を行うことで診断できます。
もともとこれらの病気でかかりつけの内科で治療されている方は、主治医と相談してください。また、今まで診断、指摘されたことがない方は、当院内科に受診することをおすすめします。
脊髄神経から枝分かれした神経は、腕や手に至るまでに首や肩の筋肉の中を走行しています。首や肩のコリあるいは筋肉痛で、筋肉が硬くなると、それにより神経が圧迫されて手がしびれることがあります。その場合は、手のひら全体がモワッとしびれるような感覚になることが多く、指圧や温め、筋弛緩薬等で筋肉がほぐれると症状は改善します。長時間のパソコン操作後や、下を向きながらの作業で首や肩の筋肉に疲労がたまった場合に起きることがあります。
また過度のストレスや自律神経障害、冷えた環境などが原因となって、手がしびれることもあります。
これらの症状に対しても、一定の効果のある治療法はあります。
手のしびれの原因としては様々なことが考えられます。上記で挙げたもの以外の病気が原因になっていることもあります。
原因としては脊髄神経や末梢神経の圧迫や糖尿病による神経障害が多くみられる傾向にありますが、もちろん診断には病院の受診と検査が必要です。
ただし、前述したように手のしびれだけでなく、手足の麻痺や頭痛、めまい、吐き気、言葉が出にくいといった脳疾患を疑わせる症状をともなう場合には脳神経外科を一刻も早く受診しなくてはいけません。
| 2021年 | 2022年 | 2023年 | 2024年 | |
|---|---|---|---|---|
| 頚椎椎弓形成術 | 23 | 8 | 29 | 20 |
| 頚椎後方固定術 | 1 | 1 | 0 | 0 |
| 胸腰椎椎弓切除術 | 8 | 5 | 7 | 7 |
| 腰椎椎体間固定術 | 3 | 4 | 6 | 3 |
| 腰椎椎間板ヘルニア摘出術 | 0 | 0 | 5 | 0 |
| 脊髄腫瘍摘出術 | 10 | 4 | 1 | 4 |
| 経皮的椎体形成術 | 8 | 5 | 3 | 1 |
| 胸腰椎後方固定術 | 6 | 2 | 3 | 2 |
| その他 | 5 | 0 | 3 | 4 |
| 合計 | 64 | 29 | 57 | 41 |
脊椎脊髄外科センターの受診は原則予約不要ですが、混雑により受診しにくい曜日もありますので、電話でご確認いただき来院してください。診療日はホームページでも確認できます。
かかりつけ医からの紹介状はなくても大丈夫です。また他院で行った画像検査のCD-Rなどがありましたら、ご持参ください。来院時に現在飲んでいる内服薬がわかるようにお薬手帳の持参をお願いします。
ご不明な点やご質問がありましたら、お気軽にお問い合わせください(電話番号:047-468-0011)。